C’est ça les urgences, le dernier endroit où la porte est toujours ouverte. On vous soignera même si vous n’avez pas de pièce d’identité, même si vous êtes en situation irrégulière. Si on ferme la porte, alors on ne vit plus dans la même société. (Catherine Legall, cheffe de service des urgences à l’hôpital d’Argenteuil, Le Monde, 3 septembre 2022)
La fermeture totale ou partielle d’au moins 20 services d’urgence au cours de l’été (Grenoble, Montauban, Manosque, Cavaillon, Creil, Nice, Bordeaux…) est la manifestation la plus inquiétante de la crise des hôpitaux publics. Le nouveau ministre de la santé a dû avouer : « Tout notre système de santé est à bout de souffle » (François Braun, 4 juillet 2022). Elle affecte aussi le reste du monde, même l’Europe où les hôpitaux publics étaient prédominants, parce que le capitalisme en déclin devient de moins en moins conciliable avec le droit à la santé.
Des concessions arrachées par la lutte de classe
L’État bourgeois gère les affaires communes des capitalistes, ce qui implique d’assurer la reproduction de la force de travail (pour être exploitée) et d’empêcher que la bourgeoisie soit touchée par des épidémies (qui ont l’inconvénient de ne pas se limiter aux classes intermédiaires et au prolétariat, même s’ils sont toujours plus touchés). D’où, à la fin du 19e siècle, des limitations du temps de travail, l’interdiction du travail des enfants, une instruction minimale, la mise en place de réseaux d’eau potable, de systèmes d’égout, d’hôpitaux publics…
Après la 2e guerre mondiale, en Europe de l’Est, l’expropriation du capital, bien qu’effectuée par décision de la bureaucratie de l’URSS et au moyen de son armée, avait permis la mise en place d’un système de santé échappant au profit, gratuit et relativement égalitaire.
Par contre, en Europe de l’Ouest, en 1944-1946, les partis staliniens, sociaux-démocrates et travaillistes, avec l’aide de toutes les centrales syndicales, en alliance avec les partis bourgeois, ont désarmé les travailleurs, reconstruit les États bourgeois et sauvé le capitalisme. Mais la peur de la révolution, la période de croissance prolongée du capitalisme jusqu’en 1974 et la pression des masses ont permis des conquêtes sociales. En matière de santé, elles ont pris des formes institutionnelles diverses : prise en charge directe par l’État (Grande-Bretagne où les médecins deviennent des fonctionnaires, Suède, Norvège, Pays-Bas…) ou création par l’État d’un régime d’assurance obligatoire (Allemagne, France, Italie, Belgique…). De toute façon, la propriété privée des groupes pharmaceutiques, des groupes d’équipements médicaux et des cliniques lucratives était préservée.
Partout en Europe, la catastrophe affleure
Néanmoins, quand la santé des masses est significativement améliorée, la contrepartie est inévitablement une atteinte au taux de profit. Par conséquent, si le capitalisme est sauvé, les acquis sociaux restent fragiles. Le libéralisme économique (la théorie néoclassique) n’est pas la cause des attaques, comme l’expliquent ATTAC ou Copernic, le PCF ou LFI, les bureaucraties de la CGT, de FO ou de SUD…, c’est la couverture politique, la justification idéologique de la contre-offensive capitaliste des années 1980 à aujourd’hui.
En Europe de l’Est, la restauration du capitalisme de 1989 à 1992 a brutalement jeté à bas la gratuité ; en Europe de l’Ouest, le retour de la crise a poussé les gouvernements de tout type à restreindre le droit à la santé et à s’en prendre partout aux hôpitaux publics, d’autant que les travailleurs y sont plus organisés que la moyenne nationale des salariés. D’une part, comme usagers, les travailleurs et leurs familles en pâtissent ; d’autre part, le « secteur privé » (associations non lucratives, professions libérale, groupes capitalistes) en bénéficie.
Au Royaume-Uni, la crise des hôpitaux publics est aggravée par le Brexit, il manque des places dans les services d’urgence et une partie des personnels européens est rentrée sur le continent, aggravant le délai des soins pour les travailleurs et leurs familles. Quelques 6 millions de patients attendraient une intervention ou des soins dans les hôpitaux complètement débordés. La Belgique manque de médecins généralistes et de personnel dans les hôpitaux. Plus de 700 000 patients attendent une opération en Espagne. En Grèce, des villes sont dépourvues d’ambulance et les cliniques privées prospèrent. En Suède, les médecins généralistes sont en nombre insuffisant et les patients attendent partout des heures dans les services d’urgence : « L’essor des cliniques privées remet en cause le modèle universel qui a fait la fierté du pays » (Le Monde, 28 juillet 2022).
50 ans d’attaques de l’État français contre le droit à la santé
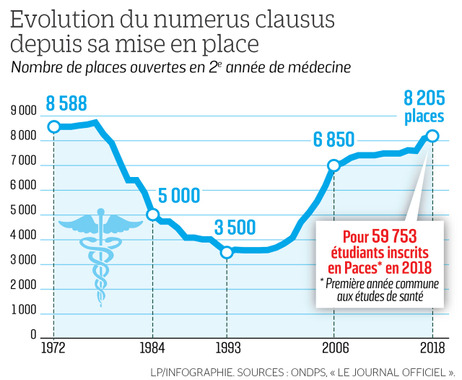
En 1971, à l’opposé du libéralisme économique (laisser faire le marché), l’État règlemente le recrutement de médecins. Il instaure un « numérus clausus » pour limiter le nombre d’étudiants admis en deuxième année de médecine. L’hypothèse est que plus il y a de médecins, plus il y a de prescripteurs et plus le déficit de la Sécurité sociale se creuserait. L’Ordre des médecins soutient car contenir le nombre de praticiens permet de limiter la concurrence et de garantir les revenus. La mesure conduit à un effondrement de près de 60 % du nombre de praticiens au milieu des années 1990. Il y est mis fin en 2018. Ce manque de médecins se répercute aussi sur les services d’urgence des hôpitaux publics.
Les gouvernements successifs diminuent les cotisations sociales des employeurs, déremboursent les médicaments, encouragent la « chirurgie ambulatoire » (les patients sortent le jour même et sont suivis par des infirmiers libéraux), ferment les lits (y compris pendant l’épidémie de covid).
En 1983, le gouvernement Mitterrand (PS)-Mauroy (PS)-Ralite (PCF) met en place le « budget global » et instaure le « forfait hospitalier » (20 euros par jour depuis 2018, pas remboursé par la Sécu). En 1996, le gouvernement Chirac-Juppé-Bachelot décide que le parlement vote chaque année la loi de financement de la sécurité sociale (LFSS) pour contenir les dépenses de santé.
En 2003, le gouvernement Chirac-Raffarin-Mattéi modifie le financement avec le « paiement à l’acte ». L’hôpital est de plus en plus géré sur le modèle de l’entreprise capitaliste et le temps consacré à l’accompagnement, l’explication, à la prévention se réduit.
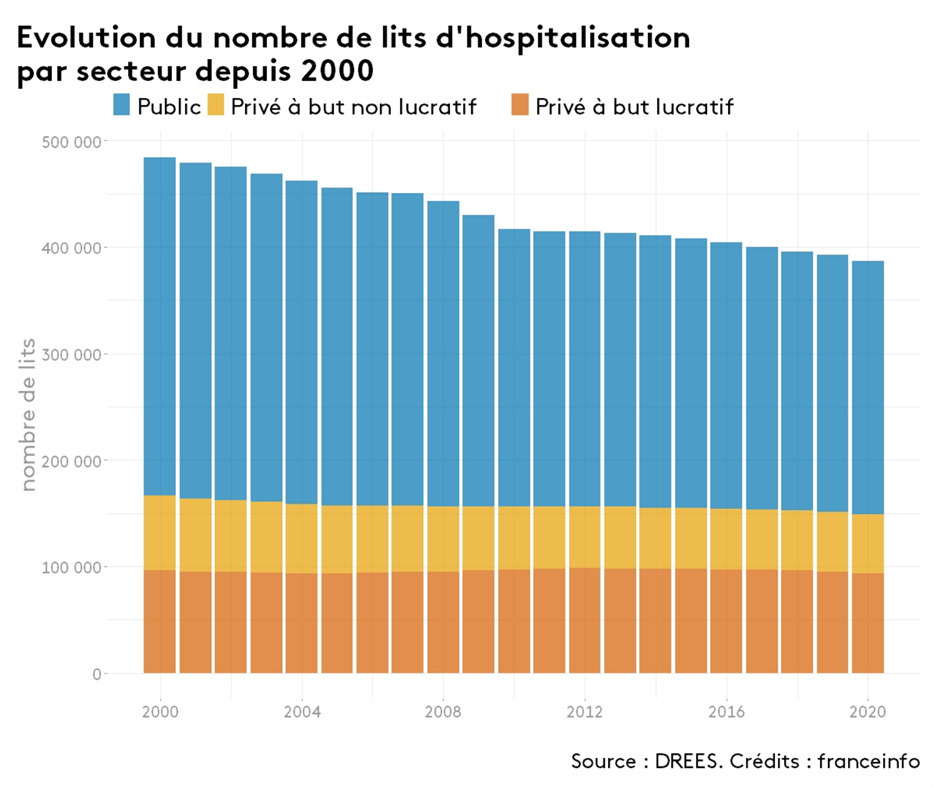
En 2005, le gouvernement Chirac-Villepin-Bertrand instaure dans les hôpitaux publics les « pôles d’activité » qui regroupent les ressources de plusieurs services. Le résultat est la flexibilité accrue de centaines de milliers de travailleuses et travailleurs de la santé. En 2009, le gouvernement Sarkozy-Fillon-Bachelot crée les agences régionales de la santé (ARS) qui sont des sortes de préfectures sanitaires aux ordres du gouvernement. Non seulement les ARS ferment chaque année des établissements par dizaines et des lits par milliers (27 000 lits d’hospitalisation ont été fermés de 2013 à 2021, ce qui représente une baisse de 6,5 %), mais elle « mutualisent les équipements ». Autrement dit, les ARS mettent l’hôpital public au service des cliniques privées.
Prospèrent ainsi les firmes capitalistes pharmaceutiques qui n’assurent même pas la fourniture régulière de tous les médicaments de leur catalogue, les cliniques privées, les EHPAD à but lucratif (comme le groupe ORPEA) et même les « hôtels hospitaliers » privés qui se développent comme des parasites autour des grands centres hospitaliers. Les hôpitaux publics sont déficitaires faute de financement, les cliniques privées sont rentables sur le dos de la Sécurité sociale.
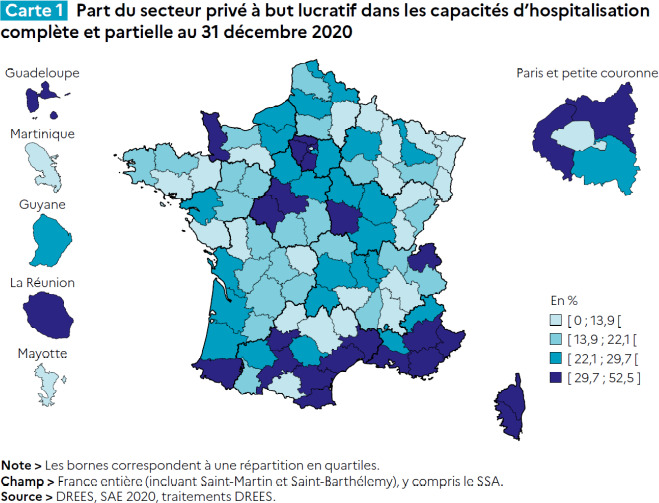
À l’origine, les cliniques étaient du petit capital par regroupement de chirurgiens. Elles relèvent le plus souvent aujourd’hui du grand capital.
À l’issue d’une phase importante d’acquisitions ou de fusions, environ 40 % des établissements privés français sont désormais détenus par les trois premiers acteurs nationaux, à savoir Ramsay Générale de Santé coté en bourse, Elsan contrôlé par CVC et Vivalto Santé avec des investisseurs tels que Mubadala, Arkea Capital, Bpifrance… (Les Échos, 20 mars 2020)
Loin du mythe du libéralisme (tout irait mieux quand l’État n’intervient pas), ces groupes privés réclament toujours plus d’argent public.
Le niveau exceptionnel de l’inflation appelle une réponse spécifique du gouvernement pour soutenir les établissements de santé. En cette période particulièrement compliquée pour le secteur hospitalier, l’hospitalisation privée attend des pouvoirs publics qu’ils prennent en compte la réalité économique (Fédération de l’hospitalisation privée, Communiqué, 7 février 2022)
Le choc de la pandémie sur les hôpitaux fragilisés
Pour économiser et diviser le collectif de travail de plus d’un million de travailleurs des hôpitaux publics, l’État sous-paye ceux qui sont en formation (apprentis, élèves-infirmiers, médecins internes…) et les étrangers. Plus de 100 000 travailleurs hospitaliers sont contractuels, précaires, non protégés par le statut de fonctionnaire.
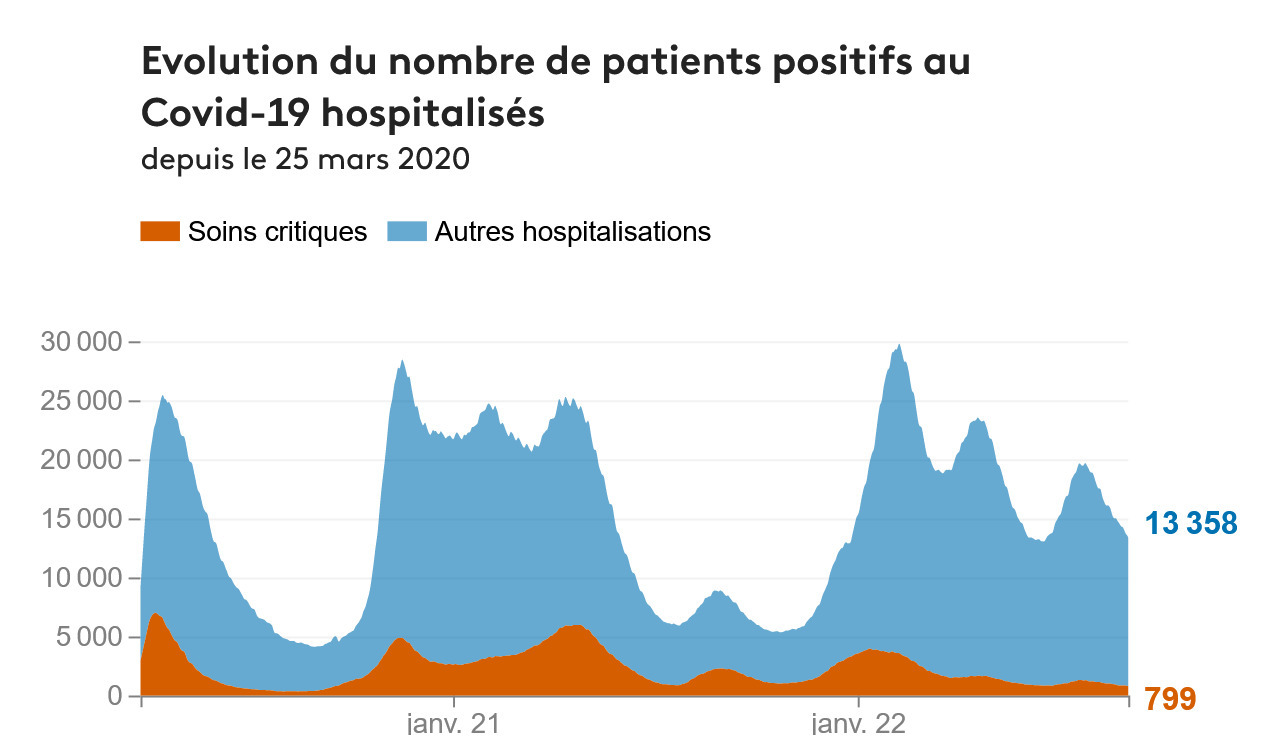
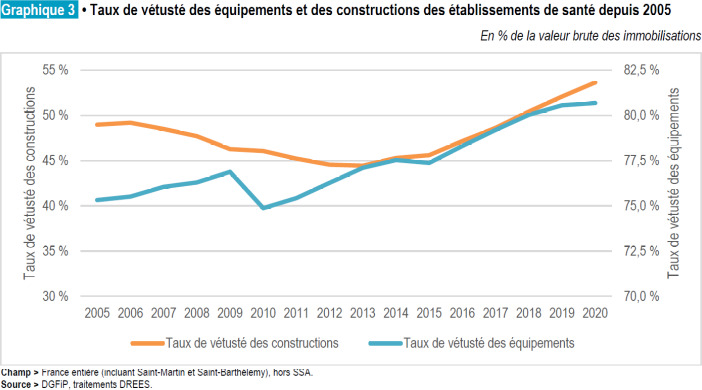
Au printemps 2020, le choc de la pandémie mondiale de covid frappe la France et fait vaciller des hôpitaux à l’investissement réduit, parfois vétustes, aux effectifs insuffisants. Il est aggravé par l’imprévoyance du gouvernement Macron-Philippe-Buzyn.
L’incapacité du capitalisme français à participer à la course aux vaccins contre le covid alarme.
L’Allemagne consacre 3% de son PIB à la recherche, la France à peine plus de 2 % en 2018. Les financements publics alloués à la recherche en biologie-santé se réduisent depuis une décennie. Ils représentaient 18 % des crédits publics en recherche-développement en 2018, soit deux fois moins qu’en Allemagne. Ils ont diminué de 28 % entre 2011 et 2018, alors qu’ils ont augmenté de +11 % en Allemagne et +16 % au Royaume-Uni sur la même période. (Conseil d’analyse économique, Note n° 2, janvier 2021)
Face à l’épidémie, l’effort repose essentiellement sur l’hôpital public et ses travailleurs.
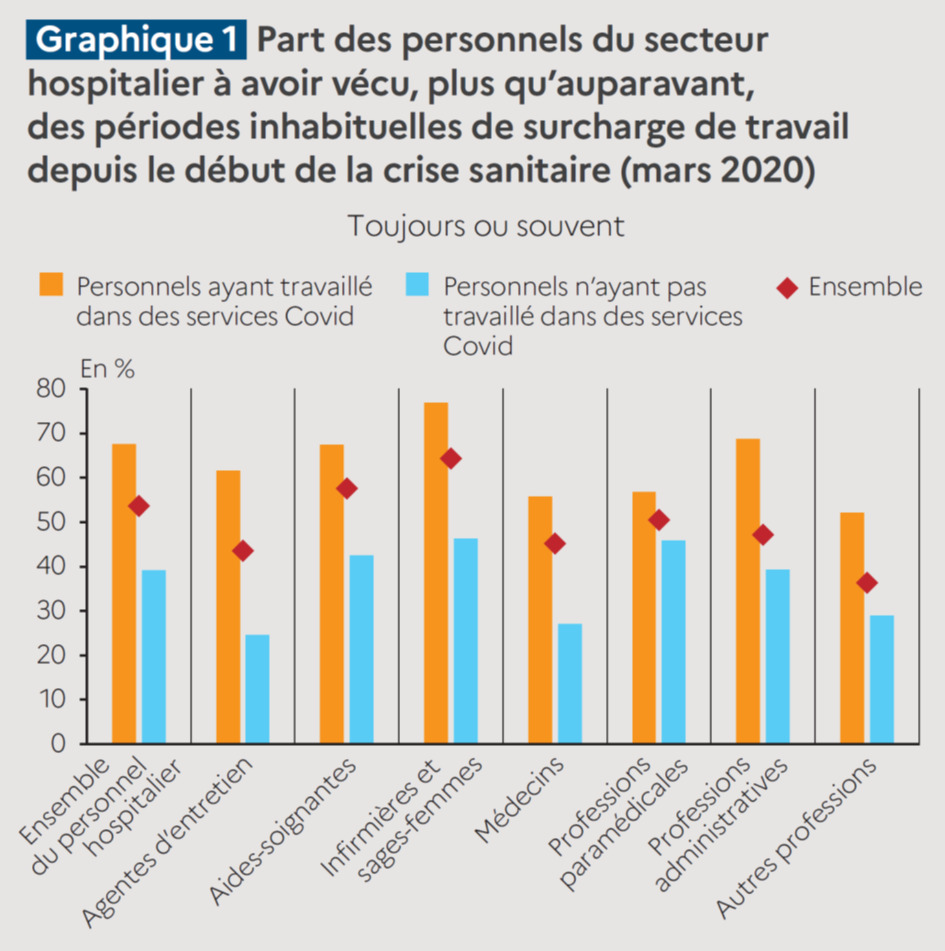
Pour expliquer le manque d’effectif, le RN et LFI montent en épingle la suspension d’une très petite minorité de soignants obscurantistes ou complotistes qui ont refusé en 2021 la vaccination. Le problème n’est pas là : sur 240 000 infirmiers du « parc hospitalier, public et privé », 600 restent écartés ; sur 85 000 médecins et pharmaciens, 75. Au total 12 000 personnes, soit 0,53 % de l’effectif total (personnel administratif ou technique compris).
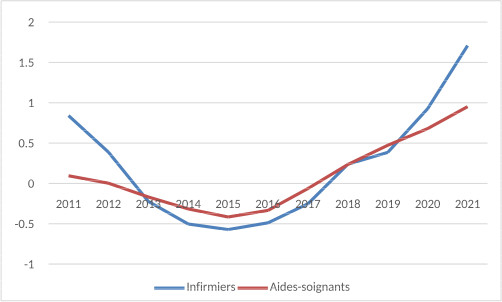
Par contre, par centaines de milliers, des soignants ont fui l’hôpital public à cause de l’intensification du travail, des horaires, de l’insuffisance du salaire, de l’accroissement des tâches administratives, de la déperdition du sens du travail… Pour la même raison, des postes ne sont pas pourvus, car peu attractifs. Les démissions massives ont engendré un cercle vicieux en aggravant la charge de travail de ceux qui restent et le déficit budgétaire des hôpitaux en obligeant à recourir à l’intérim et aux CDD, plus couteux. Il existe bien un décret de 2017 pour encadrer le travail intérimaire dans les hôpitaux (avec plafond de 1 170 euros la garde de 24 heures pour un médecin), mais, vu la tension sur le marché du travail, il n’est plus appliqué.
Le « Ségur de la santé » de 2020

Vu l’appui de la population aux travailleurs de « la première ligne », le gouvernement Macron-Castex-Véran ne pouvait pas dénoncer et réprimer le mécontentement grandissant des soignants. En mai 2020, il a donc convoqué le « Ségur de la santé », une « concertation sociale », en fait un cadre de la collaboration de classes.
Présidé par l’ancienne secrétaire générale de la CFDT, Notat, le Ségur a associé, du 25 mai au 10 juillet, des élus, des dizaines de technocrates qui avaient appliqué l’austérité à l’hôpital durant toute leur carrière, les représentants des groupes capitalistes de la santé (FHP) et des « représentants des personnels » : Intersyndicat national des praticiens hospitaliers, Action praticiens hôpital, Jeunes médecins, Avenir hospitalier, Coordination médicale hospitalière, Syndicat national des médecins des hôpitaux publics, fédérations santé de la CFDT, de la CGT, de Solidaires (les SUD), de FO et de l’UNSA.
À l’ouverture de la concertation, le premier ministre a indiqué que le gouvernement refuserait de « se lancer dans une course effrénée à la construction de nouveaux bâtiments » et qu’il voulait en profiter pour flexibiliser la durée du travail : « il faut lever les contraintes de toutes natures, le temps de travail doit être regardé de la même façon » et « accélérer la coopération entre le public et le privé ». (Edouard Philippe, 25 mai 2020). Il en a résulté une augmentation limitée des salaires : 90 euros net en septembre 2020, 90 euros en mars 2021, un gain depuis rogné par l’inflation. En outre, l’État a pris en charge l’augmentation des salaires des cliniques privées (1,2 milliards d’euros !).
Ainsi, même si APH, JM, la CGT, Solidaires et FO n’ont pas signé en juillet, tous les appareils syndicaux ont aidé le gouvernement à sortir de l’ornière en 2020. La direction de la CGT réclamait même d’être associée au « Comité de suivi » du gouvernement. Il faut dire qu’elle participe déjà, comme la CFDT, FO, SUD, l’UNSA… à plusieurs organes de cogestion :
- les conseils de surveillance des hôpitaux,
- le Conseil supérieur de la fonction publique hospitalière instauré par le gouvernement Mitterrand-Fabius-Dufoix en 1986 ,
- la Conférence nationale de santé mise en place en 1996 par le gouvernement Chirac-Juppé-Barrot.
Ensuite, la plupart des appareils fédéraux ont complété avec des « journées d’action » qui servaient de soupape de sureté, à empêcher la grève générale : les 21 janvier, 4 février, 15 mars, 15 juin, 13 juillet, 14 septembre 2021… avec l’appui du PCF, de LFI, de LO, du NPA, etc. En 2022, la fédération santé et action sociale de la CGT a déposé plus 30 préavis de grève, le plus souvent par catégorie : un jour les sages-femmes, un autre les infirmier-ères, un autre les psychologues, un autre manipulateurs radios, etc.
Le gouvernement Macron-Borne-Braun veut refaire le coup de la concertation
Le 17 mars, Véran promet que Macron, s’il est réélu, organisera une « grande conférence sur le système de santé ». Pendant l’été, le nouveau ministre de la santé, François Braun (un ancien médecin urgentiste) préconisait « le bon usage des urgences » où les entrées pourront être évaluées par du personnel paramédical et se débat pour leur substituer la téléconsultation avec un médecin libéral. Pour résoudre l’équation trop de patients pas assez de soignants, François Braun propose de trier les patients et de les mettre en danger au lieu d’ouvrir des postes, des lits et d’augmenter les salaires des personnels de la santé dans un contexte d’inflation accrue.
Fin juillet, il précise le cadre de la « conférence des parties prenantes de la santé » qui s’inscrit dans le cadre du « conseil national de la refondation » (CNR) annoncé par Macron.
Outre l’État, qui assurera son rôle dans cette concertation, trois autres catégories d’acteurs seront systématiquement associées aux travaux : les soignants, les élus et les soignés… Le tout en coordination avec le conseil national de la refondation annoncé par le chef de l’État, qui débutera également en septembre et sera le chapeau dans lequel la conférence des parties prenantes va s’intégrer, a précisé le ministre de la santé. (Le Quotidien du médecin, 27 juillet 2022)
Elle débutera en septembre et s’achèvera en décembre, pour donner lieu à des décisions en début d’année prochaine. Le projet de loi de financement de la Sécurité sociale 2022 sera bouclé avant. Le ministre commence ses concertations en garantissant leurs prérogatives aux petits bourgeois.
L’occasion également de continuer son idylle avec les médecins libéraux, avec lesquels les relations sont au beau fixe. Le ministre a ainsi promis à la Confédération des syndicats médicaux français d’organiser des discussions sur les soins non-programmés et l’emploi d’assistants médicaux et a rappelé son attachement à la liberté d’installation. (Journal international de médecine, 26 aout 2022)

À cette date, aucune fédération syndicale n’a annoncé qu’elle boycotterait cette farce. En tout cas, elles s’emploient à disperser les mouvements, comme si les différents services et les établissements publics ne se heurtaient pas aux mêmes difficultés et au même ennemi. Elles tiennent à s’adresser aux députés EELV, Renaissance, MoDem, Horizons, LR et RN.
Assurer une veille des difficultés rencontrées par les usager.e.s sur le territoire, soutenir les luttes engagées par les salarié.e.s du secteur sanitaire, social et médico-social, interpeler les élu.e.s du territoire et notamment les parlementaires qui seront amenés à s’exprimer dans le cadre des débats sur le PLFSS et PLF 2023 …organiser des débats publics avec l’ensemble de la population et des acteurs. (Fédération CGT santé et action sociale, Charte de constitution des comités de défense, 20 juin 2022)
Pour une conférence nationale des travailleuses et travailleurs de la santé
La classe ouvrière est confrontée à une politique nationale de destruction des acquis sociaux, organisée méthodiquement par l’État au service des capitalistes, incluant les patrons et les actionnaires des cliniques privées.
Or, la résistance des travailleuses et des travailleurs de la santé publique a été saucissonnée région par région, établissement par établissement, catégorie par catégorie ; elle a été dissipée dans les « journées d’action » par les appareils syndicaux et des coordinations corporatistes. Ces exutoires camouflent mal la collaboration avec le gouvernement.
Pour gagner, la première condition est la fin de la cogestion, la rupture avec le gouvernement Macron-Borne-Braun : boycott par les organisations syndicales de la Conférence des parties prenantes de la santé, de la Conférence nationale de santé, du Conseil supérieur de la fonction publique hospitalière, des conseils de surveillance des centres hospitaliers !
Pour gagner, il faut réaliser le front unique et avancer vers l’auto-organisation des travailleurs des hôpitaux, des cliniques : assemblées générales dans chaque structure, de toutes les catégories, jonction dans les grandes villes des comités élus des hôpitaux et des cliniques, centralisation nationale au sein d’une conférence nationale des travailleuses et travailleurs de la santé.
Gagner, c’est arracher le paiement des heures supplémentaires et le respect des RTT, le recrutement de tous les travailleurs nécessaires dans les hôpitaux publics, l’augmentation conséquente des salaires dans le public et le privé, leur indexation sur les prix, la titularisation des précaires, l’égalité pour les médecins étrangers, l’expropriation des réseaux de cliniques privées, des EHPAD à but lucratif et des groupes pharmaceutiques…
Quand ils sont en grève, les travailleurs de la santé sont le plus souvent réquisitionnés. La grève ne peut de toutes façons avoir pour but de bloquer le fonctionnement des hôpitaux ou des EHPAD au détriment des malades et des résidents. Toutefois, une coordination nationale des travailleurs de la santé, décidant, contre les journées d’action à répétition et les actions disloquées, de la grève générale contre le gouvernement, et s’adressant à l’ensemble des travailleurs dans tout le pays, aurait un impact politique considérable.